Астматический кашель зачастую является основным симптомом данного заболевания. Хотя считается, что он характерен в основном для детей, развивается и у взрослых. Чаще всего возникает при бронхиальной астме. Именно непродуктивный кашель, при котором нет мокроты, является первым признаком заболевания. Многие считают, что у этой патологии исключительно аллергическая природа. Но «пусковым механизмом» чаще всего является инфекция. Такой кашель может возникнуть и после бронхита.
Причины и симптомы
Существуют и другие причины развития заболевания. В зависимости от них выделяют:
- 1. Атопическую астму, вызванную контактом с аллергенами. Чаще всего она бывает у детей, нередко развивается при беременности. Такая форма сопровождается ринитом и дерматитом.
- 2. Инфекционно-аллергическую астму. Ее появлению предшествует хроническая инфекция в дыхательных путях. Хотя чаще всего ее вызывают бронхиты, но причиной могут стать и синусит, и тонзиллит. Постоянный воспалительный процесс и присутствие чужеродных бактерий приводят к нарушению функции бронхов и аллергии. Бронхи становятся более чувствительными, и любой раздражитель становится причиной, по которой возникает приступ. Эта форма характерна для людей 35-40 лет и старше.
- 3. Лекарственную астму, то есть реакцию на какие-то таблетки. Обычно это нестероидные противовоспалительные препараты и аспирин.
Иногда причиной бронхиальной астмы является психосоматика. Это бывает у людей, живущих в состоянии хронического стресса.
Независимо от формы патологии симптомы кашля во всех случаях одинаковые. Он возникает ближе к утру или появляется внезапно, когда человек начинает смеяться или плакать, также при нем появляется одышка. Приступы такого кашля сопровождаются резкой заложенностью носа и бледностью кожных покровов.
Медикаментозное лечение
Часто астматический кашель обусловлен наследственной предрасположенностью, и с этим ничего нельзя поделать. Но такое состояние можно контролировать с помощью ингаляций глюкокортикостероидов. Это препараты беклометазона, мометазона и будесонида. Следует помнить, что они предназначены не для мгновенного снятия приступов, а для длительного лечения, первый эффект от них заметен через 5-7 дней применения. После каждой ингаляции этими препаратами нужно полоскать горло и рот водой, чтобы предотвратить побочные эффекты, например развитие молочницы слизистой рта.
Для снятия приступа чаще назначаются препараты, расширяющие бронхи, – Вентолин, Беротек. Ими нельзя пользоваться больше 4 раз в день. При аллергической природе кашля рекомендуется принимать антигистаминные препараты.
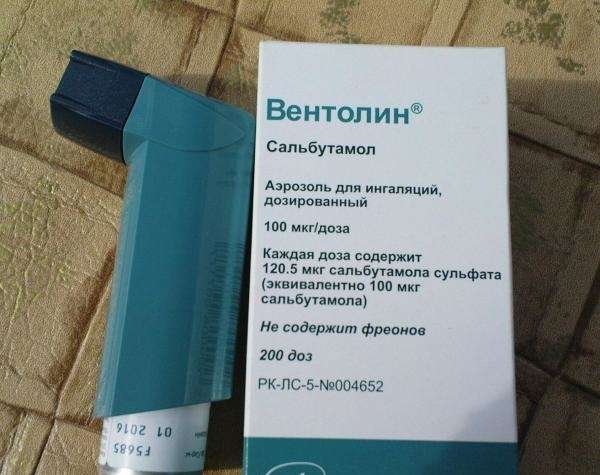
Часто кашель остается единственным симптомом бронхиальной астмы, а приступов удушья не наблюдается. Но это не означает, что можно пустить ситуацию на самотек. Нужно обратиться к врачу для того, чтобы он прописал соответствующие препараты и их дозировку.
Перспективным направлением в лекарственной терапии астматического кашля является вакцинация препаратами, которые уменьшают выработку иммуноглобулина Е, участвующего в аллергических реакциях.
Народные средства
Многие считают, что гомеопатия и народные средства при бронхиальной астме гораздо эффективнее, чем готовые препараты. Но польза гомеопатии при любых заболеваниях неоднократно подвергалась сомнениям. А препараты, которые используются при этом виде лечения, не соответствуют критериям современной доказательной медицины.
Что касается лечения народными средствами, то все зависит от того, о каких именно методах идет речь. Некоторые народные целители предлагают мумие. Считается, что оно относится к числу адаптогенов, которые стимулируют защитные силы организма. Но мумие – сложное минерально-органическое растение, представляющее собой окаменевшие фито-зоологические остатки. Оно никак не повлияет на бронхиальную астму, которая является воспалительным заболеванием легких. В тяжелых случаях у этого заболевания может быть летальный исход. Так что лечение мумие в лучшем случае не даст эффекта, в худшем – помешает проводить правильную терапию и станет опасным для жизни.
А вот травяные сборы помогают лечить астматический кашель, они одобрены и официальной медициной.
Хорошо помогает при астматическом кашле сбор на основе сухих листьев подорожника, мать-и-мачехи и сосновых почек, смешанных в равной пропорции:
Астматический кашель у детей
Астматический кашель у ребенка часто возникает при бронхиальной астме, но важными факторами, провоцирующими его развитие, могут стать неблагоприятные бытовые условия (загрязненный воздух), снижение иммунитета и бактериальные инфекции.
Чаще всего у детей развивается атопическая бронхиальная астма. Она носит аллергический характер. Это означает, что она проявляется при контакте с так называемыми ингаляционными аллергенами. Это шерсть животных, домашняя пыль, споры плесени, пыльца растений. У детей раннего возраста бронхиальную астму провоцируют и пищевые аллергены.
У взрослых бывает инфекционно-аллергическая астма, которая развивается на фоне хронического бронхита. У детей такие случаи встречаются намного реже.
Бронхиальная астма проявляется у ребенка сухим кашлем, который возникает обычно в ночное время или сразу после пробуждения. Иногда приступы случаются и в течение дня, но ночью они усиливаются. Еще один характерный признак – свистящее дыхание, которое иногда затруднено.
При аллергической природе астмы проблемы с дыханием возникают при непосредственном контакте с аллергенами, сильной физической и эмоциональной нагрузке. Дополнительные признаки бронхиальной астмы – крапивница и насморк. Даже если насморка нет, дыхание становится неровным, с коротким вдохом и затрудненным выдохом.
Если у ребенка начался приступ, нужно посадить малыша на стул, наклонить его немного вперед, чтобы локти оперлись на колени, и обеспечить приток свежего воздуха – открыть окно, но так, чтобы в помещении не стало слишком холодно. Затем нужно применить ингалятор, в котором будет лекарство, снимающее спазм бронхов (это обычно препараты из группы бета-2-адреномиметиков). Рекомендуется делать горячие ванночки для ног и рук. Если приступ снять не удалось, нужно вызывать’скорую помощь’.
Лечение астматического кашля у детей, помимо бронхорасширяющих препаратов, предполагает сведение к минимуму контакта с аллергенами. Но для начала нужно выяснить, какие именно вещества дают такую реакцию. Для этого необходимо провести аллергические кожные пробы или сдать анализы крови на антитела к аллергенам. Когда они выявлены, нужно пройти курс аллерген-специфической иммунотерапии (организм постепенно’приучают’ к аллергенам, вводя небольшие дозы веществ, вызывающих бронхоспазм, постепенно увеличивая их объем).