Интерстициальное заболевание легких может возникать в любом возрасте. У детей оно требуют повышенного внимания, так как имеет высокий риск инвалидизации и смертности.
Идентификация детей с факторами риска и установление специфического диагноза детского возраста имеет решающее значение.
Сегодняшней статьей мы поможем родителям узнать причины, симптоматику и терапию интерстициальных болезней легких.
Что это такое?
Пневмония – это инфекция в одном или обоих легких. Причиной ее появления могут быть бактерии, вирусы или грибы. Этими же возбудителями может быть вызвана интерстициальная форма заболевания.
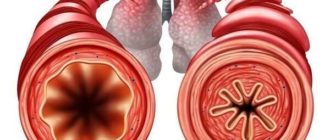
Обычная интерстициальная пневмония представляет собой форму заболевания легких, характеризующуюся прогрессирующим рубцеванием обоих легких и склеиванием легочных сегментов. Шрамы (фиброз) включают поддерживающий каркас (интерстиций) легкого.
Таким образом, данная патология классифицируется как форма интерстициального заболевания легких. Термин «обычный» относится к тому факту, что такая форма пневмонии является наиболее распространенной формой интерстициального фиброза. «Пневмония» указывает на «аномалию легких», которая включает фиброз и воспаление.
При неправильном или несвоевременном лечении легочная ткань может сильно уплотниться, что значительно снизит усвояемость кислорода.
Причины и факторы риска
Самые распространенные факторы риска (возбудители):
- инфекции Streptococcus группы B, L. monocytogenes или грамотрицательные стержни (например, E. coli, K. Pneumoniae) являются самой частой этиологией бактериального вида инфицирования легочной ткани,
- инфекции стрептококков группы B практически всегда передаются плоду в полости матки, наиболее распространенный вирус респираторно-синцитиальный вирус (RSV),
- S. pneumoniae это самый широко известный возбудитель бактериальной пневмонии у детишек от одного до трех месяцев,
- микоплазменная инфекция часто инфицирует детей старшего школьного и пубертатного возраста,
- недостаточное питание,
- низкий вес при рождении (≤ 2500 г),
- искусственное вскармливание (в течение первых 4 месяцев жизни),
- отсутствие иммунизации против кори (в течение первых 12 месяцев жизни),
- загрязнение воздуха внутри помещений.
Вероятные факторы риска:
- курение,
- дефицит цинка,
- сопутствующие заболевания (например, диарея, сердечные заболевания, астма),
- осадки (влажность),
- большая высота (холодный воздух),
- дефицит витамина А,
- наружное загрязнение воздуха.
Общие симптомы
Общие симптомы, характерные для интерстициальной пневмонии:
- лихорадка,
- озноб,
- влажный кашель,
- заложенный носик,
- тахипноэ (бывает, что это один единственный признак),
- дыхание свистящими и хрюкающими звуками,
- при вдохе заметное увеличение увеличение ноздрей, брюшное дыхание или движение мышц между ребрами,
- рвота,
- диарея,
- боль в грудной клетке,
- боль в животе, которая часто происходит потому, что ребенок кашляет и старается дышать всей брюшной стенкой,
- сниженная активность,
- потеря аппетита (у более старших ребят) или пониженное потребление еды (у младенцев), что может привести к обезвоживанию,
- в крайних случаях, синеватый или сероватый цвет губ и ногтей.
Полезно знать! Если воспалительный процесс находится в нижней части легких близко от брюшной полости, у ребенка появится лихорадка, боль в области живота, рвота, но не будет проблем с дыханием.
Дети с пневмонией, вызванной бактериями, обычно заболевают критически быстро, начиная с внезапного поднятия температуры и патологически ускоренного дыхания. У малышей с пневмонией, вызванной вирусами, вероятно, появятся симптомы, которые начинаются постепенно и весьма мало выражены, хотя свистящее дыхание скорее всего будет более распространенным.
Особенности у новорожденных
Новорождённые и младенцы могут не показывать патогномоничных признаков (прямо указывающих на факт болезни) инфекции пневмонии. Невероятно трудно узнать, есть ли у малышей заболевание, потому что они не имеют развитой речи, чтобы сообщить, как они себя чувствуют.
Клиническая картина патологического процесса в легких у новорожденных младенцев:
- взгляд грустный,
- плачет больше, чем раньше,
- мало кушает,
- раздражительность,
- рвота,
- хрюканье.
Наивернейший метод точно узнать, есть ли у ребенка пневмония, это консультация педиатра.
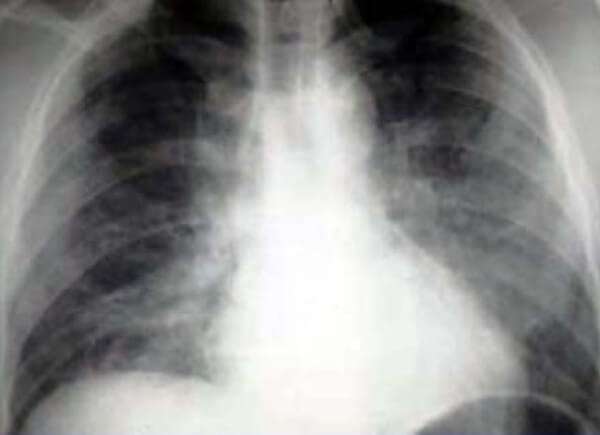
Педиатр или врач общей практики может проверить наличие серозного выпота или гноя в легких вашего чада, используя перкуссию, стетоскоп или методы визуальной диагностики.
Обращая свой взгляд на симптоматику ранней стадии интерстициальной пневмонии у детей, у родителей есть шанс, что их дитя минует отделение скорой помощи. Тем не менее пневмония может развиваться очень быстро среди детей (особенно у младенцев) с сопутствующими заболеваниями.
Лечение
При первых симптомах этой патологии нужно срочно обратиться к врачу, так как отсутствие своевременного лечения может повлечь за собой серьезные осложнения. Эффективное лечение зависит от того, что вызвало воспалительный процесс, и может варьироваться от лечения таблетками до операции.
Схема лечения для детей от 2 месяцев до 5 лет:
- принимать амоксициллин,
- в течение первых 7-10 дней 40 мг на кг веса,
- от 80 до 90 мг в день, в две разделенные дозы, от 7 до 10 дней или 90 мг в день, в трех разделенных дозах, от 7 до 10 дней.
Схема лечения для детей от 5 до 16 лет:
- принимать азитромицин,
- в первый день 10 мг на кг веса,
- до 5 дня 5 мг в день.
Важно! Лечение должно назначаться только врачом с учетом чувствительности бактерий к антибиотикам. Перед выбором антибиотиков проводится антибиотикограмма на чувствительность.
Симптоматическая терапия
 Дети с пневмонией обычно имеют повышенную температуру. У них может быть локализованная боль в груди, боль в животе, головная боль или артралгия (боль в суставах).
Дети с пневмонией обычно имеют повышенную температуру. У них может быть локализованная боль в груди, боль в животе, головная боль или артралгия (боль в суставах).
Плевральная боль и боль в животе могут препятствовать эффективному кашлю.
Эти симптомы можно контролировать с помощью соответствующих весу доз лекарств от температуры и анальгетиков, таких как ацетаминофен или ибупрофен.
Будьте внимательны! Аспирин не рекомендуется для детей из-за риска синдрома Рейе (острая печеночная недостаточность и энцефалопатия).
Уход за ребенком дома
Если ваш ребенок страдает от боли или лихорадки, вы можете дать парацетамол, чтобы облегчить его состояние. Вы должны следовать инструкциям по дозировке на бутылке. Опасно давать больше, чем рекомендуемая доза.
Вашему малышу понадобится отдых, чтобы помочь ему выздороветь от пневмонии. Помогайте ему пить больше жидкости и есть полезные блюда маленькими порциями.
Если врач прописал вашему ребенку антибиотики, убедитесь, что он принимает все дозы до окончания курса.
Разумно держать ребенка с пневмонией подальше от других детей, чтобы ограничить распространение инфекции.
Как долго длится восстановление?
Если состояние вашего ребенка не улучшится через 4 недели, стоит еще раз обратиться к врачу. Ребенку нужно около пары недель, чтобы полностью восстановиться. За это время иммунная система будет активно бороться с остатками пневмонии. Кашель с мокротой является частью процесса очистки. Кашель после лечения может длиться до 4 недель, но в это время состояние должно постепенно улучшаться.
Вы должны снова обратиться к своему лечащему врачу, если:
- вы обеспокоены тем, что кашель снова становится прогрессивнее,
- ваш ребенок все еще кашляет с мокротой через 4 недели,
Длительный кашель, кашель с мокротой или повторная пневмония могут быть признаком бронхоэктаза (это тип рубца в легких), признаком развития хронической формы.
Полезное видео
В приведенном ниже видео доктор Голубева М.В. в виде презентации рассказывает о трудностях рентгенологического исследования интерстициальной пневмонии: