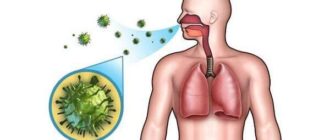
Эозинофильная пневмония (Синдром Леффлера) – редкое заболевание при котором кровь и легочная ткань поражаются эозинофилами. Они представляют собой ряд гранулированных лейкоцитов, имеющих двудольчатое ядро и способных окрашиваться в красный цвет при воздействии особого вещества − эозина. Отсюда этот вид лейкоцитов и получил свое название.
Выявить заболевание можно только посредством лабораторных анализов. В основном возрастной порог недуга варьируется от 16 до 40 лет. Преимущественно болеют мужчины. Код по МКБ-10 – J-82.
Этиология
Эозинофильная пневмония отличается от обычного воспаления легких отсутствием инфицирования бактериями, грибками или вирусами.
Точных причин возникновения эозинофильной пневмонии нет, однако существуют известные признаки этого заболевания. К ним относятся:
- Сверхчувствительная реакция организма на чужеродные аллергены (сенсибилизация).
- Сенсибилизация органов дыхания к спорам грибков.
- Гельминтозы.
- Синдром иммунологической недостаточности (ВИЧ).
- Системные болезни соединительной ткани.
- Синдром Чарга-Стросса. Является разновидностью системного васкулита с поражением мелких и крупных сосудов респираторного тракта. При гистологической диагностике выявляются эозинофильные инфильтраты. Причиной возникновения может стать вирусная и бактериальная инфекция (типа гепатита В или стафилококковое поражение носоглотки).
Патогенез
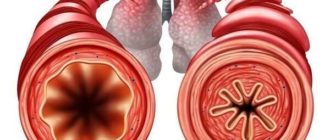
Механизмы развития эозинофильной пневмонии различны. Например, при реакции на аллергены, организм вырабатывает большое количество эозинофильных лейкоцитов в крови, что приводит к нарушению работы дыхательного тракта, с учетом того, что через легкие пропускается большое количество крови. Спровоцировать эозинофильную пневмонию может ряд лекарственных препаратов, к ним относят: пенициллины, сульфаниламиды, нестероидные, гормональные и рентгеноконтрастные средства, а также соединения золота.
Еще одним фактором возникновения пневмонии является вдыхание пыли, летучих веществ, токсических испарений на производстве (например, солей никеля). Толчком к появлению эозинофилов в легких могут стать аллергены в виде шерсти животных и цветочной пыльцы.
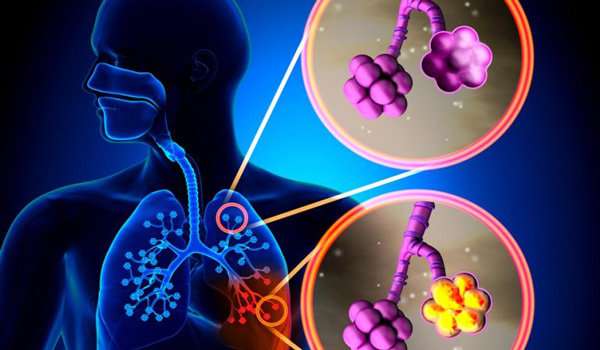
Причиной также может стать и реакция на грибок. Образуется очаг за счет проникновения грибковых спор в легкие посредством вдыхания или при передаче от человека к человеку. Антигены содержатся преимущественно в пыли. Самым распространенным видом является такой возбудитель, как аспергилл, вызывающий симптомы схожие с аллергией. При попадании в организм в умеренных количествах иммунитет, при условии, что он крепок, обычно неплохо справляется с устранением спор этого грибка. Однако люди, страдающие иммунодефицитом, чаще подвержены риску возникновения пневмонии.
Еще одной из причин возникновения является гельминтоз. Практически любой взрослый паразит может попасть в легкие посредством миграции по восходящему дыхательному пути, а яйца гельминтов оказываются в тканях через кровеносные сосуды, чем провоцируют повышенную выработку эозинофилов с образованием инфильтрата (скопление клеток с примесью крови и лимфы). Видами паразитов, поражающих легкие являются возбудители типа аскарид, анкилостом, токсоплазм и тому подобное. Часто обнаруживаются личинки гельминтов собак и кошек, что связано с несоблюдением гигиены при общении с домашними животными.
Важно! Васкулит легких − болезнь при которой клетки иммунитета, призванные защищать, распознают клетки сосудов как чужеродные. Вследствие этого начинает развиваться воспалительный процесс.
В группу риска также входят люди с аутоиммунными процессами. То есть иммунная система человека воспринимает собственные ткани, как чужеродные и начинает разрушать их. Такими заболеваниями являются ВИЧ, атипичная пневмония, птичий грипп и так далее. Увеличению эозинофильных лейкоцитов способствует недостаточное поступление витаминов, а также чрезмерное употребление иммуномодуляторов (за счет сниженной защитной функции организма).
К общим факторам присоединяются заболевания, связанные с болезнями соединительных тканей – ревматоидный артрит, системная красная волчанка, дерматомиазит и так далее. В основном эозинофильная пневмония развивается у больных, имеющих висцеральные проявления артрита с сопутствующим васкулитом.
Симптомы
Эозинофильная пневмония разделяется на три вида течения процесса: простой, острый и хронический. При простом типе воспаления, ассоциированном на присутствии ВИЧ и табакокурении, симптомы имеют слабую выраженность.

Из основных признаков следует выделить:
- повышение температуры тела до невысоких показателей,
- редкий сухой кашель, иногда с выделением мокроты с примесью крови,
- незначительные болезненные ощущения в области трахеи,
- общая слабость и повышенная утомляемость.
В случае прогрессирования паразитарного присоединения на теле появляются высыпания, сопровождающиеся зудом. Длится болезнь от нескольких суток до двух недель.
При остром типе воспаления температура тела резко поднимается, кашель усиливается, становится приступообразным, человек ощущает недомогание и сонливость. Проходит этот вид пневмонии со всеми признаками тяжелой интоксикации. Для этого течения характерны признаки дыхательной недостаточности. Дыхание становится неполным и слабым, появляются хрипы. Ко всем симптомам присоединяется тупая боль в грудине и мышечная миалгия. Причинами могут стать гельминтоз, аллергические реакции на медикаменты, отравление солями никеля и микозы. Продолжаться это состояние может от нескольких дней до месяца.
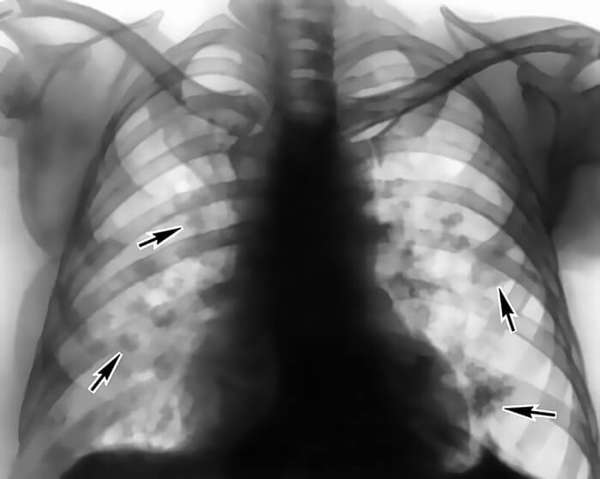
Хроническая форма (синдром Каррингтона) проявляет себя менее выраженными признаками. Возникает преимущественно у женщин фертильного возраста (после 40). Патологический процесс в легких нарастает медленно, но почти всегда приводит к дыхательной недостаточности. Толчком к развитию может стать наличие бронхиальной астмы или аллергического ринита. Симптомами этого недуга является сухой кашель, потливость, одышка, анемия, снижение веса, гепатомегалия, увеличение лимфоузлов и лихорадка. На рентгенографических снимках определяется наличие диффузных инфильтраций. Длится болезнь от четырех недель до нескольких месяцев, возможны рецидивы.
Диагностика
Диагностика эозинофильной пневмонии включает в себя ряд обследований, в их числе:
- Рентгенография и КТ легких.
- Общий анализ крови.
- Анализ кала на выявление гельминтов.
- Бронхоальвеолярный лаваж (санация бронхиального дерева).
- Проба на аллерген.
- Провокационные назальные и ингаляционные тесты.
- Клеточные тесты на тучность и реакции дегрануляции базофилов.
Лечение
Легочная эозинофилия в ряде случаев не требует специального лечения. Но бывает, что без терапии никак не обойтись, тогда подбираются препараты, устраняющие причину и симптомы патологического воспаления. Для комплексного лечения используются глюкокортикоиды, бронхолитики, антигистаминные и отхаркивающие средства.
Важным моментом в устранении причинного фактора считается дегельминтизация и специфическая гипосенсибилизация.
Если эозинофильное поражение легочной ткани связано с другими заболеваниями, необходима незамедлительная терапия.
Регрессия симптомов при эозинофильной пневмонии достигается в основном благодаря применению кортикостероидов. Буквально двухдневного лечения достаточно для устранения выраженного воспалительного процесса. Кортикостероиды назначают внутрь или внутривенно. Среди оральных средств хорошо зарекомендовал себя преднизон, в вену обычно вводят метилпреднизолон. При рецидивах эозинофильной пневмонии рекомендуют флутиказон (введение препарата ингаляционное).
Преднизон рекомендуют принимать 1 раз в день, доза препарата – 40-60 мг.
В педиатрии преднизон назначают из расчета 1-2 мг/кг/сут в 2-3 приема.
Если у больного отмечаются признаки дыхательной недостаточности, показан метилпреднизолон. Его вводят каждые 6 часов внутривенно. Расчет дозы – 60-125 мг (для взрослых) или как назначит врач.
Важно! Несмотря на устранение острой формы заболевания гормональными средствами, терапия продолжается длительно. В каждом конкретном случае препараты для дальнейшей реабилитации подбирает только пульмонолог.Подробнее о реабилитационных мероприятиях >,>,
Заключение
Вылечить синдром Леффлера может быть реально. Возможно и самопроизвольное исчезновение инфильтратов. Чтобы избежать перехода патологии в хронический процесс и рецидивы, следует своевременно обращаться к пульмонологу, принимать корректное лечение, а также не пренебрегать правилами гигиены. Важен и контроль приема препаратов и ограничение контакта с аллергенами.