Знаете ли вы, что несовместимость между матерью и плодом по резусу, а реже – по группе, способна привести к изменениям в организме ребенка, аналогичным переливанию иногруппной крови? Такие состояния встречаются у 0,2-0,3 % новорожденных. Они сопровождаются аутоиммунной желтухой, анемией, сердечной недостаточностью.
Патология называется гемолитической болезнью, которая может развиться как у плода внутриутробно, так и в первые часы жизни новорожденного. Тяжесть и время наступления заболевания зависят от срока гестации, количества попавших в организм крохи иммунных телец матери и его личной сопротивляемости.
Что же лежит в истоках заболевания, какова его диагностика, и как уберечь свое чадо от тяжелых последствий? Давайте обо всем по порядку.
Причины
В термине «гемолитическая болезнь» кроется весь патогенез. Гемолизом называется растворение эритроцитов, при котором в плазму выделяется большое количество билирубина. Билирубин – это пигментный антиоксидант. Из плазмы его вылавливают клетки печени и соединяют с органической кислотой. Дальше уже связанный билирубин через желчные пути поступает в просвет кишечника, претерпевает некоторые изменения и выводится из организма.
Избыток этих двух фракций пигмента (свободной и связанной) приводит к желтушному окрашиванию кожных покровов, слизистых оболочек, внутренних органов и всех биологических жидкостей плода и новорожденного.

- Связанная фракция практически не подвергается обратному всасыванию из кишечника, она малотоксична, и даже если и попадает в плазму, не оказывает выраженного негативного влияния на организм.
- Свободный билирубин легко проникает вовнутрь каждой клеточки и вызывает токсическое повреждение. Особенно он опасен для высокоорганизованных клеток головного мозга.
Непосредственные причины гемолитической болезни новорожденного
Почему же происходит гемолиз эритроцитов у плода или новорожденного? Да все потому, что против них в организме матери образуются иммунные антитела, проникающие через патологически измененный гематоплацентарный барьер (в норме, цельная кровь плода проникает в материнскую с 16 недели, но ее количество ничтожно – до 0,2 мл, а для сенсибилизации необходимо хотя бы 0,5 мл). А значит, предрасполагающими факторами развития гемолитической болезни являются состояния, способствующие повышению проницаемости плацентарной ткани:

Гемолитическая болезнь чаще всего развивается у резус-положительного плода, мать которого имеет отрицательный резус, хотя конфликт может возникнуть и при несовместимости по любой другой из 14 эритроцитарных антигенных систем. Так, на втором месте стоит гемолитическая болезнь, возникшая у новорожденного, мама, бабушка и дедушка по материнской линии которого обладают первой группой крови.

У таких мам в организме нет групповых антигенов, а у плода они есть. При повышенной проницаемости плацентарной ткани они попадают в плазму беременной женщины и ее иммунная система начинает вырабатывать антитела. Последние курсируют в обратном направлении и вызывают разрушение плодных эритроцитов.
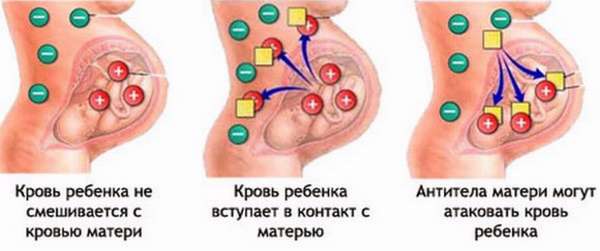
Но на выработку антител необходимо время, и первая беременность может закончиться без осложнений. А вот вторую беременность иммунная система женщины встретит во всеоружии. Ситуацию для последующих детей усугубляет непосредственное попадание плодной крови в материнские сосуды во время первых физиологических родов.
Вот почему так важно, чтобы у женщины с отрицательным резусом или «идеальной» первой группой крови до зачатия желанного ребенка не было предыдущих прерываний беременности: абортов, выкидышей, внематочной имплантации эмбриона. Любая первая беременность, независимо от исхода, оставляет память о себе в виде антител на всю жизнь! И с каждой последующей их титр растет на 10%.
Кроме того, сенсибилизации женщины могут способствовать некоторые предшествующие беременности вмешательства:
Редкими причинами скрытой сенсибилизации становятся вакцинации, перенесенные инфекции, перенасыщенный животными белками рацион.

Защитные факторы
Но неужели природа не придумала защитных механизмов? Придумала, на то она и природа! И вот несколько хорошо изученных:
Симптомы
Из всех возможных конфликтов резус-несовместимость является самой показательной, ведь она может протекать в любой из существующих форм. Гемолитическая болезнь новорожденного по группе крови протекает легко. Поэтому и разберем патологию на примере несовместимости по резусу.
Разработано несколько рабочих взаимодополняющих классификаций заболевания: по этиологии, степени тяжести, осложнениям, но основная – по клинике и морфологии. Выделяют 4 клинико-морфологические формы с разными исходами, но у них у всех есть и кое-что общее: так как в норме распад эритроцитов происходит, в основном, в селезенке и в печени, при любом проявлении гемолитической болезни обязательно страдают эти органы. Также при всех формах развивается анемия, связанная с массивным распадом эритроцитов и неспособностью кроветворных органов быстро и полноценно восполнить возникший дефицит. Кислородное голодание тканей приводит к отставанию в развитии, плохому набору веса, слабости.

Водянка плода
Эта форма гемолитической болезни развивается при длительном и массивном воздействии материнских антител на плод с 20 до 29 недели беременности. Образовавшийся свободный билирубин связывается с белками плазмы еще нерожденного ребенка и выводится через плаценту. Поэтому желтухи не наблюдается. Зато возникшая анемия и потеря белковых фракций приводят к выраженным изменениям:
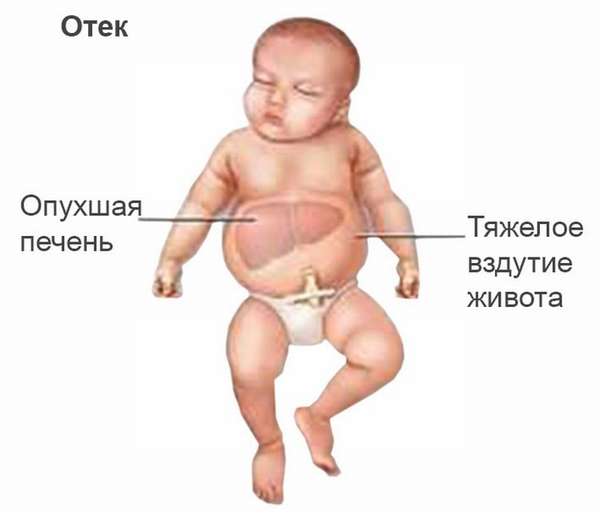
Жидкость накапливается не только в тканях, но и в полостях: брюшной, плевральных, в сердечной сорочке. Нагрузка на сердце возрастает в разы, и развивается сердечная, а впоследствии и дыхательная недостаточность. Основные кроветворные органы – печень и селезенка – работают на износ, увеличиваются в размерах и не справляются с остальными своими функциями.
Это очень опасная форма гемолитической болезни: она приводит к внутриутробной гибели плода или смерти новорожденного в первые часы или дни. При рождении малыш резко бледен и отечен, живот его увеличен за счет свободной жидкости в брюшной полости, рефлексы слабые или вовсе отсутствуют, кожа с множественными кровоизлияниями. При несвоевременном лечении смерть наступает от интоксикации, сердечной и дыхательной недостаточности.
Желтушная форма
Эта и следующие 2 формы заболевания новорожденных развиваются в результате попадания материнских антител в плазму плода после 29 недели и/или непосредственно во время родов. И чем больше иммуноглобулинов атаковало кроху, тем раньше появится развернутая клиническая картина, и тем тяжелее будет протекать патология.
Название говорит само за себя: желтушная форма гемолитической болезни новорожденного характеризуется желтушным окрашиванием кожи и слизистых оболочек. Симптом появляется в первые часы жизни, в основном – до суток от рождения. Его интенсивность достигает максимума к 4 дню, а затем, под воздействием лечения, постепенно уходит.
Эта самая встречаемая форма, она составляет 90% случаев гемолитической болезни. Кроме желтухи, наблюдаются множественные кровоизлияния, вялость, мышечная слабость, гиподинамия и гипорефлексия, увеличение печени и селезенки, анемия. А вот отеки у новорожденного появляются только при выраженной недостаточности печени, неспособной синтезировать белок.
Моча приобретает вид пива, кал окрашен нормально. При высоких цифрах свободный билирубин проникает через гематоэнцефалический барьер и поражает центральную нервную систему. Состояние называется ядерной желтухой, а проявляется оно симптомами раздражения оболочек и повреждением мозговых ядер:
Анемическая форма
Встречается в 10-20% случаев гемолитической болезни. Обусловлена длительным проникновением в плазму плода небольшого количества материнских антител и недостаточностью регенераторной функции кроветворных органов. Характеризуется выраженной анемией, увеличением печени и селезенки, гипорефлексией, слабовыраженной желтухой или ее отсутствием.
Отечная форма
Клинически сходна с водянкой плода, но развивается она при массивной атаке материнскими антителами уже после 29 недели гестации. Кожа такого новорожденного отечна и бледна из-за анемии, полупрозрачна, с кровоизлияниями и мацерацией (с размягчением и разрыхлением, вызванным длительным воздействием околоплодных вод). Печень и селезенка увеличены, налицо все признаки физической недозрелости.
Диагностика
Проходит в 2 этапа: до и после родов.
Антенатальная (дородовая) диагностика
- Сбор анамнеза и определение группы и резус-фактора у беременной женщины.
- При настороженности в плане конфликта – выявление фетальных эритроцитов в крови матери, титра антител (3 раза и более – по ситуации: при постановке на учет, на 18-20 неделе, а после – по показаниям) и антител к плодным эритроцитам в гелевой среде по 8 системам.
- При установленном конфликте – взятие околоплодных вод на 26-28 неделе для исследования на плотность, глюкозу, белок, антигены.
Кроме этого, ведется постоянное наблюдение за плодом при помощи УЗИ, допплерометрии, кардиотокографии.
Постнатальная (послеродовая) диагностика
- Оценка клинических проявлений гемолитической болезни у новорожденного.
- Незамедлительное определение группы крови и резус-фактора крохи.
- Общий, биохимический и анализ на сахар пуповинной и крови ребенка в динамике.
- Выявление в плазме новорожденного антиэритроцитарных иммунных комплексов.
Обследуется и мать: на анализ берется как ее кровь, так и грудное молоко, ведь антитела проникают во все биологические жидкости.
При конфликте по редким антигенам проводится простой тест на совместимость – на дне чашки Петри смешиваются эритроциты новорожденного и материнская сыворотка. При конфликте смесь сворачивается, как створоженное молоко.

Лечение
Показана комплексная терапия, начинающаяся еще во время беременности. Планово в конце первого, в середине второго и в середине третьего триместров женщине проводят десенсибилизацию витаминами, антигистаминными средствами, препаратами кальция и железа, кислородом. При необходимости, назначают плазмаферез.
Попутно решается и вопрос о тактике ведения родов и сроках родоразрешения. Например, при водянке или отечной форме гемолитической болезни плод увеличен в размерах и может не соответствовать диаметру родовых путей. Кроме того, чтобы снизить риск попадания дополнительной порции материнской крови в организм новорожденного, рекомендуется кесарево сечение.
При тяжелом течении гемолитической болезни плода прибегают к внутриутробному переливанию ему донорской крови, хотя если позволяют сроки (от 37 недель), проводят хирургическое родоразрешение.
Консервативная терапия после родов
Направлена на восполнение питательных веществ в организме малыша, обезвреживание токсинов и антител матери, а также быстрое выведение продуктов их распада.
- Дезинтоксикация. Сразу после родов новорожденному делают очистительную клизму для устранения токсинов из кишечника. В плановом порядке внутривенно вводят физраствор, гемодез и полиглюкин.
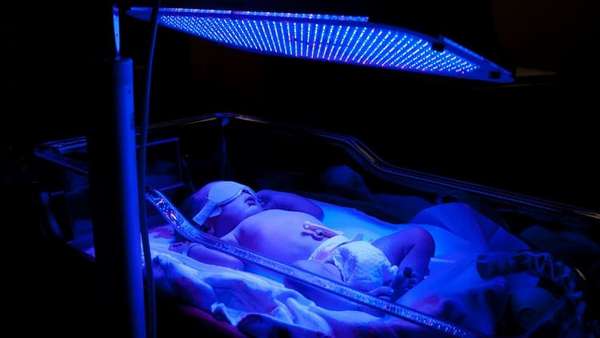
- Фототерапия. В результате облучения кожных покровов малыша ультрафиолетовым светом происходит более быстрое разрушение билирубина и выведение продуктов его распада через мочевыделительную систему. Кроху несколько раз в день дозированно облучают ультрафиолетом, надев на глазки специальную повязку, защищающую сетчатку от ожога.
- Питание. Из-за слабого сосательного рефлекса новорожденного кормят через зонд, вводя белок, глюкозу, физраствор, а также внутривенно питательными растворами. Тем более, что материнское молоко, пока не спадет титр антител в плазме родильницы, противопоказано.
Оперативная терапия
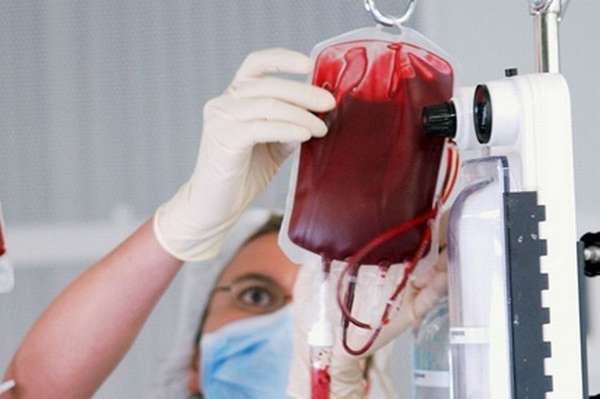
Хирургическое лечение гемолитической болезни новорожденного применяется при выраженной интоксикации. Оно заключается в плазмаферезе, гемосорбции, заменном (полном обновлении) переливании крови. Для переливания используют донорскую кровь в зависимости от характера конфликта.
Последствия
Тяжелые формы гемолитической болезни, особенно с ядерной желтухой, могут закончиться тяжелыми последствиями не только для новорожденного, но и остаться на всю жизнь. Это – в основном неврологическая патология:

Возможна ли профилактика
Клинические рекомендации по профилактике гемолитической болезни новорожденных однозначны – введение иммуноглобулинов. При уже существующей беременности и несовместимости по резусу с отсутствием антител у женщины ей на 28 неделе вводят антирезус-иммуноглобулины, способные быстро нейтрализовать поступающие плодные антигены. В результате иммунная система женщины не спешит вырабатывать антитела: просто не к чему. Сыворотка действует на протяжении 12 недель, т. е. до самих родов.
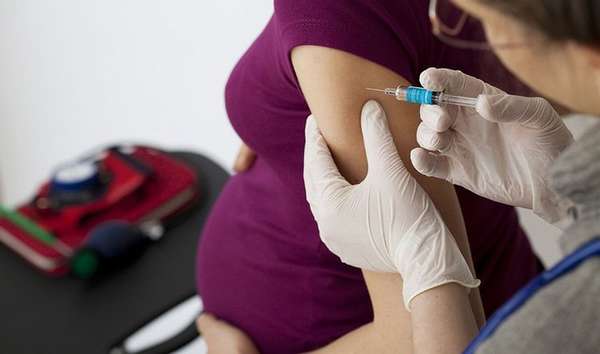
После рождения малыша иммуноглобулины вводят повторно для сохранения следующей беременности. Это же касается и выкидышей, абортов, внематочной беременности. «Сыворотку» вводят в течение первых трех суток.
Видео о внутриутробном переливании
Современная медицина делает невероятные вещи для спасения маленькой жизни. В некоторых клиниках процедура внутриутробного переливания поставлена чуть ли не «на конвейер». Смотрим!
Рождение малыша – ответственная задача, и при конфликте по крови к ней нужно отнестись серьезно: избегать абортов и выкидышей, выполнять все назначения врача. Т. е. беременность необходимо тщательно планировать с помощью опытных специалистов. А что вас привело на эту страничку? Расскажите об этом в комментариях.